

最近,“阳了”、发热、“阳康”是大部分人都经历了的状态。
感染上新冠病毒,除了发热,很多人还遭到“无麻醉开颅”、“水泥封鼻”、“刀片割嗓”、 “电钻眼珠子”等“酷刑”的折磨。
不过通过对症吃药和充分休息,这些症状大多能慢慢缓解。但是,有一类头痛、眼痛却需要我们格外警惕。

阳了发热后
眼睛痛、视力下降
上周四大清早,周阿姨(化名)捂着眼睛急匆匆赶到浙江大学眼科医院(浙大二院眼科中心),“医生,我阳了之后这个左眼一直很胀痛,现在转阴了还是痛,普通门诊的医生看了让我到你这来看,你快帮我看看是怎么回事……”
听了周阿姨的描述,青光眼专科尹厚发副主任医师心里有了初步判断:可能又是一个急性闭角型青光眼患者,“阿姨您别急,先坐下来,我检查下眼睛。您是什么时候确定感染的?发热吗?除了眼睛胀痛,还有没有其他症状?”

经过详细的问诊,周阿姨是去年12月22日左右开始发热的,之后就是头痛欲裂,全身酸痛,咳嗽,眼睛胀痛,时不时还感觉恶心想吐。休息几天之后,烧退了,其他症状也慢慢好转,唯独左眼还是胀痛。一开始她以为这是“阳了”的正常症状,直到抗原转阴,其他症状基本好转,左眼却还是痛,视力也明显下降了,她这才慌忙赶来医院就诊。
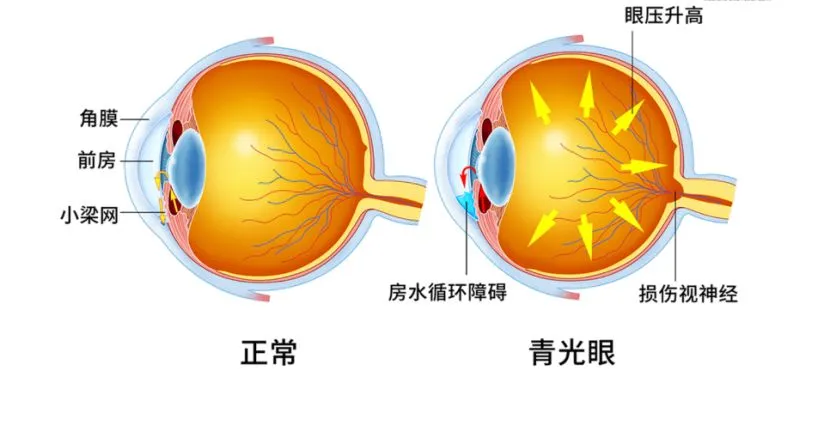
检查发现,周阿姨的双眼属于浅前房、窄房角、短眼轴。且左眼眼压高达48mmHg,角膜水肿,瞳孔散大,视力只有光感,也就是看不清物体,只能感觉到光。综合诊断结果,周阿姨是感染新冠病毒后单眼出现急性闭角型青光眼大发作。
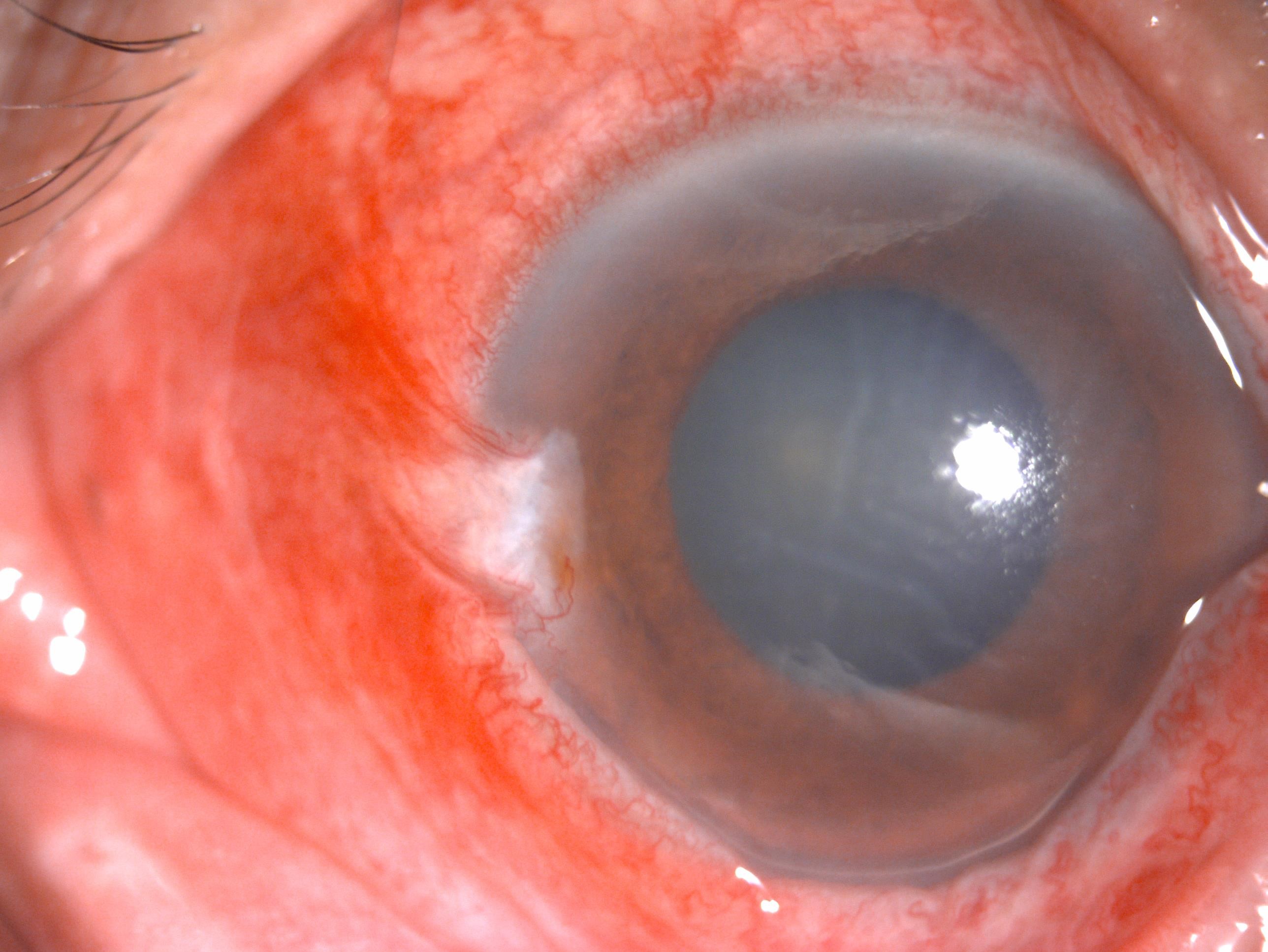
急性闭角型青光眼大发作,眼前节照片示结膜充血,角膜水肿,瞳孔散大固定
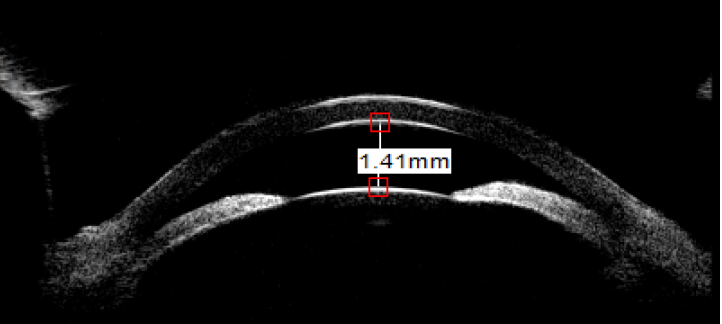
急性闭角型青光眼大发作,UBM示房角关闭,前房极浅
急性闭角型青光眼患者 “扎堆”
”最近青光眼专科接诊了很多急性闭角型青光眼患者,都是因为新冠病毒感染,发热后出现头痛、眼痛来就诊的。”
尹厚发副主任医师介绍,元旦前夕,他一天之内为17位“阳了”之后发生急性闭角型青光眼的患者做了激光治疗。
尹厚发副主任医师朋友圈截图
而青光眼专科另一位专家吴炜主任医师,一天做28台手术,其中20台是急性闭角型青光眼大发作。
吴炜主任医师朋友圈截图
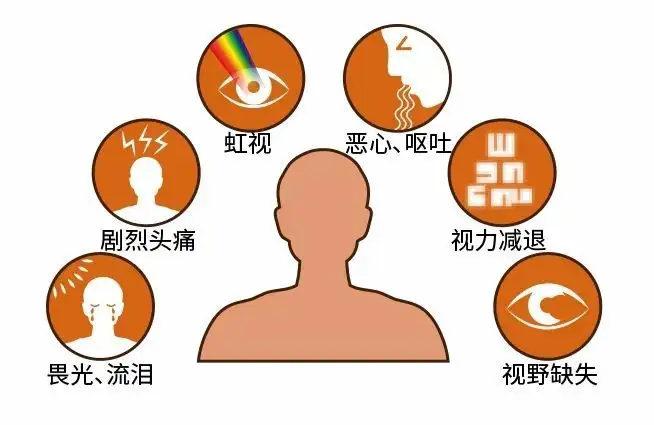
青光眼是世界第一位不可逆性致盲眼病,急性闭角型青光眼(简称“急闭青”)是其中一个类型。当急性闭角型青光眼大发作时,会出现突然的剧烈眼胀痛,视力锐减,眼球坚硬如石,伴有同侧头痛,恶心呕吐等。
发热后为何容易发生
急性闭角型青光眼?
那么,为什么新冠病毒感染高峰期会出现许多急性闭角型青光眼发作患者呢?
尹厚发副主任医师分析,原因有多方面。
首先,与眼睛的解剖结构有关。浅前房、窄房角、短眼轴、角膜直径较小是急性闭角型青光眼的危险因素,“急闭青”患者的眼睛基本都有着这一特征。

其次,感染新冠病毒发热,很多人都会吃感冒药。有些缓解鼻塞、流鼻涕的感冒药含有血管收缩剂和抗组胺成分。这些药物成分可能会引起瞳孔散大,而散瞳作用可能会诱发急性闭角型青光眼发作。

再次,是大量饮水。发热后大家会习惯性地大量喝水,大量饮水对于有青光眼危险因素的人群来说,也是可能会诱发急性闭角型青光眼发作。

此外,冬季气温低,本来就是“急闭青”的高发时节。

周阿姨就是这样,本身有急性闭角型青光眼的高危因素,这次碰上病毒感染就诱发了。
治疗要越早越好
尽可能挽救视力
由于青光眼对视力的损害不可逆,急性闭角型青光眼大发作需要尽快治疗,越早越好,尽可能挽救视力。
在治疗上,根据病情严重程度可采取阶梯治疗:急闭青大发作需要急诊处理,使用药物、前房穿刺放液术、虹膜激光术来降低眼压,保护视功能。
如果这些治疗还不能有效控制眼压,就需要通过手术来降低眼压。手术主要有2类:如果患者没有白内障的话可以行复合式小梁切除术;如果患者合并有白内障,可以行白内障摘除联合人工晶状体植入手术,同时行房角分离术。
经过积极治疗,周阿姨左眼视力恢复到0.2,同时右眼也做了预防性的激光周边虹膜切开术。
出现这些症状要警惕
尹厚发副主任医师提醒大家,新冠病毒感染期间,中老年人群如果出现头痛,恶心呕吐,眼痛,眼红,畏光,视力下降这些症状,要警惕是不是急性闭角型青光眼发作,最好及时到正规眼科医院排查,以免延误治疗。
在每年的常规体检中,也要注意让体检医生检查一下双眼有没有“浅前房、窄房角、短眼轴”这样的青光眼解剖危险因素存在。如果有,建议通过虹膜激光术及时干预,预防闭角型青光眼急性发作。